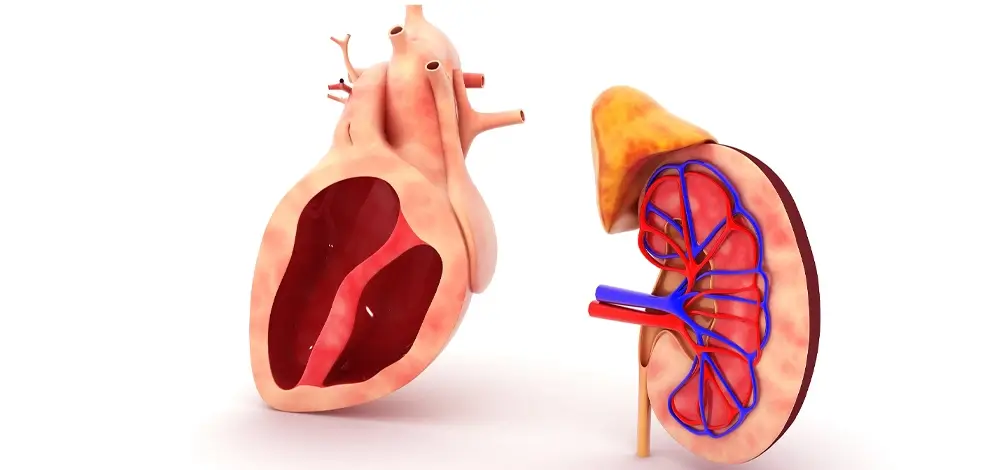
رنال کلیه چیست؟
اصطلاح رنال (Renal) به هر چیزی که به کلیهها مربوط باشد گفته میشود. کلیهها از مهمترین اندامهای بدن هستند که وظیفه تصفیه خون، دفع مواد زائد، تنظیم آب و املاح بدن و کنترل فشار خون را بر عهده دارند. هر بیماری، رگ، عملکرد یا اختلالی که به کلیه مرتبط باشد، با واژه «رنال» توصیف میشود.
سیستم رنال چگونه کار میکند؟
سیستم رنال شامل:
- کلیهها
- شریان و ورید رنال (کلیوی)
- واحدهای تصفیهکننده به نام نفرونها
خون از طریق شریان رنال وارد کلیه شده، پس از تصفیه، مواد زائد از طریق ادرار دفع میشوند و خون پاکسازیشده دوباره به گردش بدن بازمیگردد.
اهمیت عملکرد رنال در بدن
عملکرد طبیعی رنال نقش حیاتی در سلامت عمومی دارد، از جمله:
- تنظیم فشار خون
- حفظ تعادل الکترولیتها (سدیم، پتاسیم، کلسیم)
- دفع سموم و مواد زائد
- تولید برخی هورمونها مانند اریتروپویتین
اختلال در عملکرد رنال میتواند منجر به فشار خون بالا، کمخونی، تورم بدن و مشکلات قلبی شود.
بیماریهای شایع رنال
برخی از شایعترین بیماریهای مرتبط با رنال عبارتاند از:
- نارسایی حاد و مزمن کلیه
- تنگی شریان رنال
- التهاب کلیه
- سنگ کلیه
- نفروپاتی دیابتی
بررسی ارتباط بیماریهای قلبی و کلیوی
اعضای بدن انسان بهصورت یک شبکه بههمپیوسته عمل میکنند و اختلال در عملکرد هر عضو میتواند سایر سیستمها را نیز تحت تأثیر قرار دهد. در این میان، قلب و کلیهها ارتباطی بسیار نزدیک و حیاتی با یکدیگر دارند. مطالعات نشان میدهد که بروز بیماری در یکی از این دو عضو، احتمال درگیری عضو دیگر را بهطور قابلتوجهی افزایش میدهد.
افرادی که به بیماریهای قلبی مبتلا هستند، بیشتر در معرض ابتلا به نارسایی مزمن کلیه قرار میگیرند و برعکس، بیماران کلیوی نیز ریسک بالاتری برای مشکلات قلبی و عروقی دارند. به همین دلیل، پیشگیری، تشخیص زودهنگام و درمان همزمان این دو بیماری اهمیت زیادی دارد.
تأثیر متقابل بیماریهای قلب و کلیه
قلب وظیفه پمپاژ خون و کلیهها مسئول تصفیه آن هستند. هرگونه اختلال در عملکرد یکی از این دو سیستم، تعادل بدن را بر هم میزند. این وابستگی دوطرفه به حدی است که در پزشکی از آن با عنوان سندرم قلبی–کلیوی یاد میشود.
در این حالت:
- بیماری قلبی میتواند موجب کاهش عملکرد کلیه شود
- بیماری کلیوی میتواند فشار مضاعفی بر قلب وارد کرده و زمینهساز نارسایی قلبی گردد
وجود همزمان بیماری قلب و کلیه، خطر مرگ زودرس و عوارض جدی را نسبت به درگیری یک عضو بهتنهایی افزایش میدهد.
رابطه بین بیماری قلبی و بیماری کلیه
پژوهشها نشان دادهاند که ارتباط قلب و کلیه از چند مسیر اصلی برقرار میشود:
- نارسایی حاد قلبی میتواند باعث آسیب حاد کلیه شود
- نارسایی مزمن قلبی اغلب به بیماری مزمن کلیه منجر میگردد
- کاهش عملکرد کلیه میتواند زمینهساز نارسایی قلبی باشد
- بیماری مزمن کلیه خطر ابتلا به بیماری عروق کرونر، نارسایی قلبی و آریتمی را افزایش میدهد
- بیماریهای سیستمیک مانند دیابت و لوپوس میتوانند همزمان قلب و کلیه را درگیر کنند
به همین دلیل، در صورت ابتلا به هر یک از این بیماریها، بررسی وضعیت عضو دیگر ضروری است.
چگونه بیماری قلبی باعث آسیب کلیه میشود؟
نارسایی قلبی یکی از شایعترین دلایل بروز اختلال در عملکرد کلیه است. این مسئله از چند مکانیسم اصلی ایجاد میشود:
1. کاهش قدرت پمپاژ قلب:
در نارسایی قلبی، میزان خونرسانی به کلیهها کاهش مییابد. در نتیجه، فرآیند تصفیه خون مختل شده و عملکرد کلیه بهتدریج افت میکند.
2. فعال شدن سیستمهای هورمونی جبرانی:
بدن برای جبران کاهش خروجی قلب، سیستمهایی مانند رنین–آنژیوتانسین–آلدوسترون را فعال میکند. این واکنش اگرچه در کوتاهمدت مفید است، اما در بلندمدت باعث احتباس آب و نمک، افزایش فشار خون و آسیب بیشتر به کلیهها میشود.
3. افزایش فشار در عروق کلیوی:
کاهش کارایی قلب موجب افزایش فشار در وریدهای کلیه میشود. این افزایش فشار، فرآیند تصفیه خون را مختل کرده و به آسیب تدریجی کلیه منجر میگردد.
چگونه بیماری کلیه موجب مشکلات قلبی میشود؟
بیماری مزمن کلیه نیز تأثیرات منفی قابلتوجهی بر سلامت قلب دارد و از دو مسیر اصلی عمل میکند:
1. تجمع مایعات و فشار بر قلب
در بیماری کلیوی، دفع نمک و آب بهدرستی انجام نمیشود. این مسئله باعث افزایش حجم مایعات بدن شده و فشار زیادی به قلب وارد میکند که میتواند نارسایی قلبی را تشدید کند.
2. افزایش خطر بیماری عروق کرونر
بیماری مزمن کلیه یکی از عوامل خطر مستقل برای ابتلا به بیماری عروق کرونر (CAD) محسوب میشود. بیماران کلیوی معمولاً علائم شدیدتر و پیشآگهی بدتری نسبت به افراد فاقد بیماری کلیه دارند.
چرا بیماران کلیوی بیشتر دچار بیماری عروق کرونر میشوند؟
علاوه بر عوامل شناختهشده مانند:
- دیابت
- فشار خون بالا
- کلسترول بالا
- سیگار
- کمتحرکی و افزایش سن
خود بیماری کلیوی نیز به دلایل زیر خطر CAD را افزایش میدهد:
- تجمع سموم اورمیک در خون
- اختلال در متابولیسم کلسیم و فسفر
- کمخونی
- التهاب مزمن (افزایش CRP)
- سوءتغذیه
- اختلال عملکرد اندوتلیال عروق
این عوامل باعث تسریع تصلب شرایین و افزایش خطر بیماریهای قلبی میشوند.
چگونه از بیماریهای قلب و کلیه پیشگیری کنیم؟
از آنجا که بیماریهای قلبی و کلیوی ارتباط تنگاتنگی دارند، پیشگیری از یکی به حفظ سلامت دیگری نیز کمک میکند.
اگر بیماری قلبی دارید:
- کنترل دقیق فشار خون
- درمان کامل دیابت و چربی خون
- حفظ وزن مناسب
- ترک سیگار
- فعالیت بدنی منظم
- پیگیری درمانهای دارویی و تخصصی قلب
اگر بیماری کلیوی دارید:
- کنترل تمامی عوامل خطر قلبی–عروقی
- مصرف داروهای کاهنده چربی (مانند استاتینها) طبق نظر پزشک
- توجه به مصرف آسپیرین در موارد توصیهشده
- پیگیری منظم وضعیت قلب و عروق
این اقدامات میتوانند نقش مهمی در کاهش خطر عوارض شدید قلبی و کلیوی ایفا کنند.
نتیجه گیری
بهطور کلی، رنال کلیه به مجموعه ساختارها و عملکردهایی گفته میشود که نقش مهمی در تصفیه خون، تنظیم فشار خون و حفظ سلامت قلب دارند. قلب و کلیهها ارتباطی دوطرفه و نزدیک با یکدیگر دارند و اختلال در عملکرد هر یک میتواند به آسیب عضو دیگر منجر شود. همزمانی بیماریهای قلبی و کلیوی خطر بروز عوارض جدی و مرگومیر را افزایش میدهد. تشخیص زودهنگام، کنترل عوامل خطر و پیگیری منظم درمان، نقش اساسی در حفظ سلامت قلب و کلیهها و بهبود کیفیت زندگی بیماران دارد.



بدون نظر